Farmakologiczne metody walki z drobnoustrojami mogą mieć, oprócz niewątpliwych zalet, niekorzystny wpływ na nasze zdrowie. Bakterie stają się odporniejsze na antybiotyki, co w znacznym stopniu utrudnia leczenie.
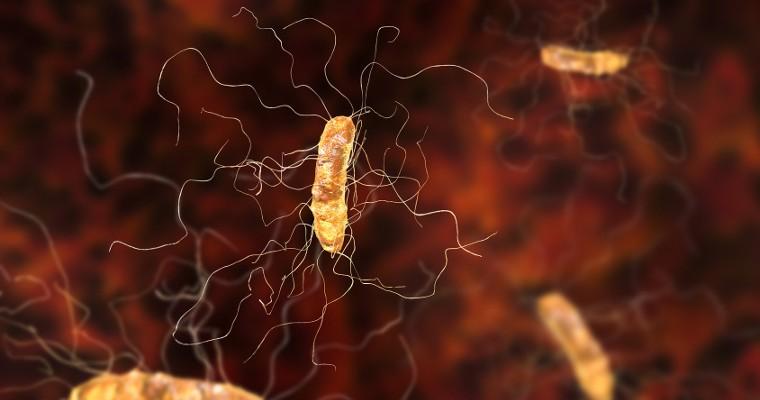
Przykładem niekorzystnego wpływu antybiotykoterapii na nasz organizm jest objawowe zakażenie Clostridium difficile spowodowane zaburzeniami mikroflory jelitowej.
Bakteria Clostridium difficile – czynniki ryzyka
U osób zdrowych kolonizacja przewodu pokarmowego przez Clostridium difficile nie stanowi zagrożenia. Jednak zaburzenie naturalnego układu flory jelitowej poprzez stosowanie antybiotyków, niewłaściwej diety czy też przez procesy zapalne wokół jelita może doprowadzić do rozwoju bakterii chorobotwórczych.
Zakażenie Clostridium difficile przenosi się drogą pokarmową i w większości przypadków dotyczy osób starszych przebywających w szpitalach i ośrodkach opieki długoterminowej. Czynnikami sprzyjającymi zakażeniu są ponadto pełne lub częściowe unieruchomienie, leki osłabiające odporność i chemioterapia. Przyczyną może być też karmienie dojelitowe przez sondę, cukrzyca, choroba wrzodowa, niewydolność nerek czy nieswoiste zapalenie jelit. Część osób dorosłych jest bezobjawowymi nosicielami tej bakterii, podobnie jak ponad połowa dzieci.
Zobacz też: Wrzodziejące zapalenie jelita grubego
Zakażenie clostridium difficile – przyczyny
Do zakażenia bakterią Clostridium difficile dochodzi najczęściej podczas długotrwałego leczenia antybiotykami. Najczęściej jest to efekt stosowania penicylin o szerokim spektrum działania czy cefalosporyn III generacji. Jelito grube ma swoją florę bakteryjną, która wspiera prawidłowe funkcjonowanie – mechanizmy trawienia, rozkład resztek pokarmowych.
Antybiotyki stosowane przy infekcji, oprócz jej łagodzenia, zmniejszają ilość bakterii, co prowadzi do wielu powikłań. W takich warunkach bardzo łatwo dochodzi do nadkażenia i namnażania się bakterii Clostridium difficile, które bardzo szybko zajmują jelito grube i częściowo jelito cienkie. Bakterie te produkują toksyny A i B niszczące nabłonek jelitowy. Zakażenie Clostridium difficile prowadzi do rzekomobłoniastego zapalenia jelita.
Jakie objawy daje zakażenie Clostridium difficile?
Zakażenie Clostridium difficile prawie zawsze dotyczy jelita grubego, a w niemal 90% przypadków u osób chorych przeprowadzono terapię antybiotykowej maksymalnie do 2 miesięcy przed pojawieniem się pierwszych objawów.
Symptomy świadczące o zakażeniu Clostridium difficile najczęściej występują pomiędzy 5 a 10 dniem leczenia, ale mogą pojawić się też po pierwszym dniu lub nawet po 10 tygodniach od zakończenia antybiotykoterapii. Choroba może charakteryzować się szerokim zakresem objawów – od delikatnej biegunki po ostre zapalenie jelita grubego z niedrożnością i okrężnicą olbrzymią. Najcięższe przypadki mogą zakończyć się zgonem.
Do najczęstszych objawów należą:
- intensywna biegunka ze skurczowym bólem brzucha (powyżej 30 wypróżnień na dobę),
- podwyższona temperatura ciała,
- leukocytoza,
- odwodnienie,
- obrzęki,
- czasem wstrząs.
Problemem są również nawroty choroby, czyli pojawienie się objawów zakażenia w okresie do ośmiu miesięcy od poprzedniego. Bakterie Clostridium difficile przechodzą wówczas z formy przetrwalnikowej w wegetatywną. Nawroty dotyczą aż 20 % poprawnie leczonych pacjentów.
Clostridium difficile – diagnostyka
Diagnostyka zakażenia Clostridium difficile opiera się przede wszystkim na stwierdzeniu w biegunkowym kale obecności antygenu GDH (dehydrogenaza glutaminianowa) pełniącego funkcję markera przesiewowego oraz toksyny A i B.
Jeśli wynik badania przesiewowego jest dodatni, ale w kale nie stwierdzono obecności toksyn, wówczas konieczne jest wykonanie posiewu. Specjaliści zalecają, aby badania w kierunku zakażenia bakterią Clostridium difficile przeprowadzane były na wszystkich hospitalizowanych pacjentach, u których pojawiła się biegunka.
Zobacz też: Choroba Hirchsprunga
Zakażenie Clostridium difficile – leczenie i profilaktyka
U chorych, u których zaobserwowano objawy zakażenia bakterią Clostridium difficile, w pierwszej kolejności należy zaprzestać terapii antybiotykowej, przy której pojawiła się biegunka. Zwykle ustaje ona po 1–2 dniach.
Jeśli przyjmowanie antybiotyku nie może zostać przerwane, należy go zastąpić innym, nie predysponującym do zakażenia Clostridium. W lżejszych przypadkach stosuje się metronidazol, w cięższych – wankomycynę (zarezerwowaną do leczenia szpitalnego). U chorych z rozszerzeniem jelita grubego i niedrożnością konieczne jest leczenie chirurgiczne.
W zapobieganiu zakażenia bakterią Clostridium difficile istotną rolę pełni rozsądny system leczenia antybiotykami (przypisywane wyłącznie w uzasadnionych przypadkach), a także maksymalna higiena oraz izolacja chorych leczonych w warunkach szpitalnych.








Któregoś dnia lekarz zaproponował przeszczep mikrobioty jelitowej. Powiedział, ze maja preparat od firmy Human Biome Institute. Byłam średnio nastawiona, bo to przecież czyjaś kupa. Zdecydowałam, ze długo nie będę rozmyślać i poddam się zabiegowi, bo życie powoli stawało się koszmarem - ciągłe biegunki i szpital i tak w kółko.
A teraz nie żałuję! To była jedna z najlepszych i nie przesadzam z decyzji w moim życiu. Jeśli jeszcze raz miałabym zdecydować - moja decyzja byłaby taka sama.